
Här presenterar jag några av dessa och tillägger ett annat fall.
Presentationen ger läsaren en uppfattning om sådana frågor. De är ganska vanliga i en norsk optometrisk praxis och kan hanteras där på ett professionellt och bra sätt. Presentationen ger inte heltäckande information om återkommande hornhinneerosion.
En 46 årig man ringer. Samma dag har han återigen vaknat med värk i vänsterögat och undrar om han kan få komma samma dag, då det gör som ondast. Han kan knappt hålla ögat öppet.
Jag finner nedtill/åt sidan ett ca 3X3 mm område med skrapat epitel som tar fluorescein. Det är helt runt. Endotelet är normalt och det finns ingen reaktion i främre kammaren. Cornea verkar lika känslig som höger.
Han har haft symtomen i fyra år och det har förvärrats de senaste två efter att han börjat med C-papmask (andningsmask för t ex sömnapné). Han upplever att livskvaliteten minskat på grund av ögonproblemen.
Han har varit både hos allmänläkare, jourläkare och ögonläkare på ögonmottagning på sjukhus och förstått att det hänger ihop med «ett torrt öga» och använder om natten ögonsalva och Oculac ögondroppar flera gånger per dag.
Han kan inte komma på någon speciell händelse för fyra år sedan, då han fått en främmande kropp i ögat.
Han får en bandagelins och uppmaning att droppa ögat med 5% hyperkloridlösning (Muro 128) minst 6 gånger dagligen.
Han kommer tillbaka dagen efter för att kontrollera att inga oväntade reaktioner skett.
Efter en vecka är han åter. Nu känner han inte obehag när han vaknar eller resten av dagen. Bandagelinsen tas bort och kastas.
Epitelet är helt läkt med bara en touch av gråhet kvar. Jag ber honom att fortsätta med Hyperkloridlösning och att vara försiktig när han öppnar ögat på morgonen. Så remitterar jag till OUS ögonklinik för lämplig behandling. PhotoTherapeutic Keratectomy (PTK) är den vanligaste metoden.
Vid skador utanför visuella axeln kan främre stromal mikropunktur utföras. Om du reser till American Academy Optometry’s årliga kongress är det möjligt att utbildas i att utföra denna procedur. Den kan användas både vid tidigare erosion och i en mindre membrandystrofi i främre kammaren, men inte om de är centrala.
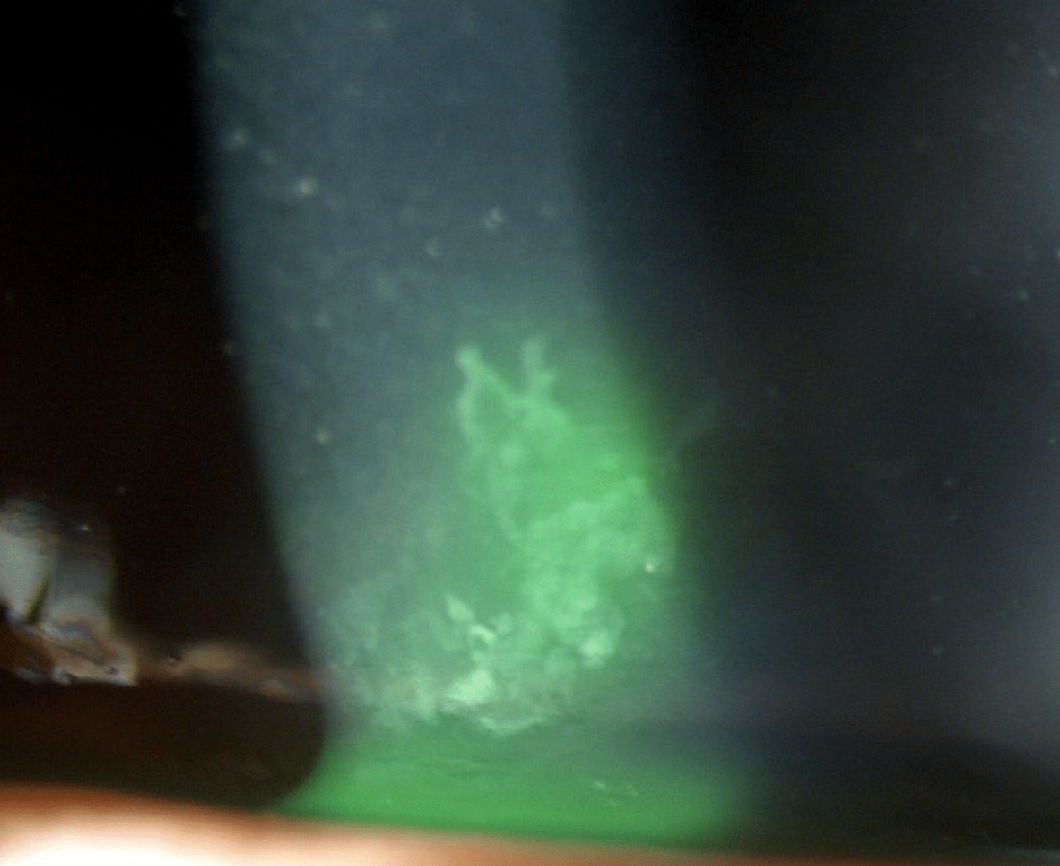
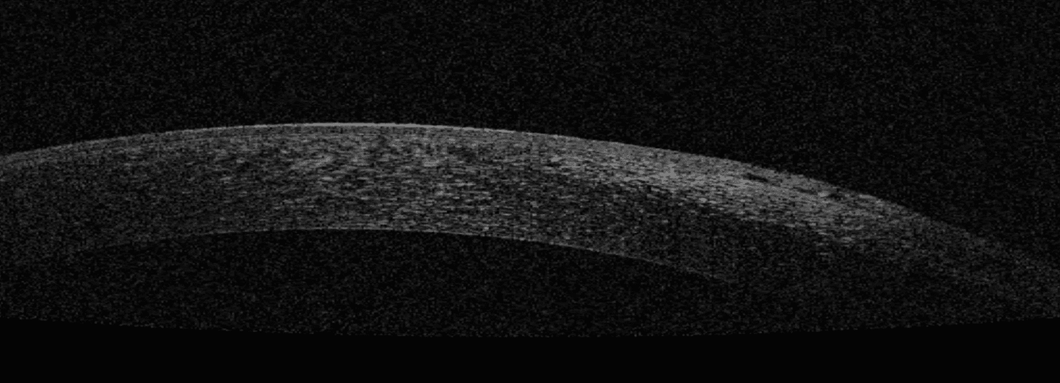
72 år gammal kvinna med försämrad syn kommer in. Hon har diagnostiserats med endoteldystrofi, vilket har fått det centrala epitelet att bli grått, bubbla och ibland göra lite ont.
Hon har varit hos flera optiker, ögonläkare och även hos OUS för bedömning av lämpliga åtgärder, till exempel kirurgi. Hon har fått höra att det är för tidigt. Jag föreslår 5% hyperkloridlösning (Muro 128). Hon hör av sig flera gånger under några månader och säger att hon har blivit beroende av dropparna för att se tydligt och komfortabelt.
Hon har nu fått 5% hyperkloridlösning på ett apotek i Sverige (där den är billigast), men vissa norska apotek har också doser av denna lösning tillgängliga (Apotek1 NaCL 5% ögondroppar steril 20×0,45 ml) Annars kan till exempel Muro 128 beställas smidigt genom Amazon.com. Vid hennes besök här i går sa hon att hon tycker mycket om Muro 128, även om det är mycket hon inte tål, till exempel konserveringsmedel.
23 år gammal kvinna vaknar mitt i natten upp med ett mycket ont öga. Jag träffar henne på morgonen och noterar en stor fläck där epitelet skrapats bort NPD inferiort/nasalt. Hon tror att hon kan ha fått något (en kvist eller något liknande) på ögat för några år sedan.
Differentialdiagnos för recidiverande erosion kan vara Disciform keratit (svamp, virus, bakterie), Interstitial keratit, Neurotrofisk keratit, Dystrofisk recidiverande erosion.
Cornea har normal känslighet och hon är vid övrigt god hälsa.
Jag sätter på en bandagelins och ger 5 % hyperkloridlösning Muro 128.
Såret tar inte Fluorescein.
Vätskan försvinner under dagen. Bandagelinsen sitter kvar en vecka och Muro 128 används. Ytterligare en vecka senare syns såret inte alls. Bandagelinsen tas bort.
Hon fortsätter att morgon och kväll använda gel men har tendens att känna främmandekroppkänsla. Efter ett halvår händer det till igen. Hon behandlas som vid första gången men blir samtidigt remitterad för PTK (Photo Therapeutic Keratectomy) och blir någon månad senare behandlad med mycket gott resultat.
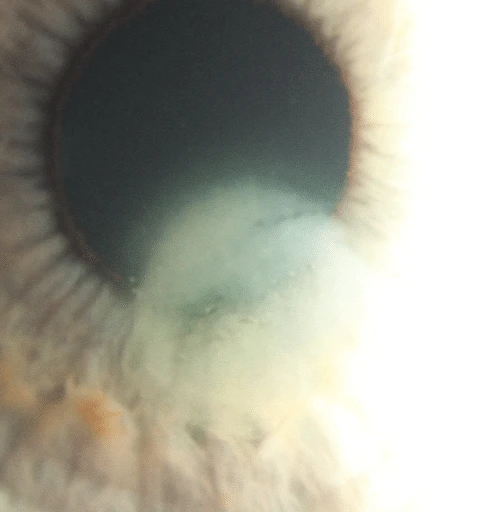
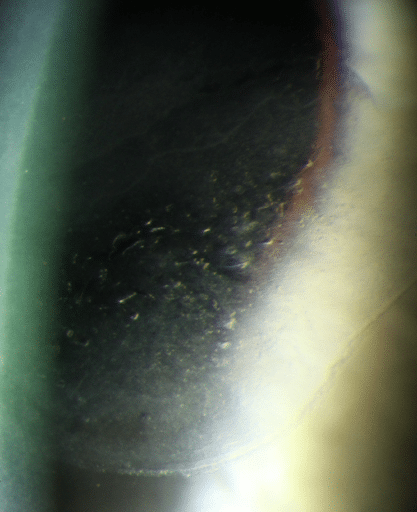
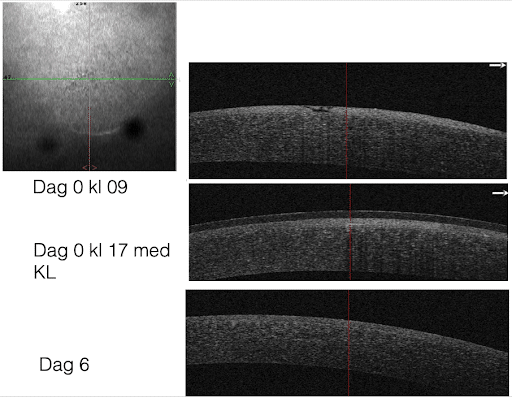

En 55-årig kvinna som bär RGP-linser lyckas sätta in linskanten direkt på hornhinnan och får en hornhinneerosion centralt. Hon kom till en optiker som beskrev problemet som fel form på linsen, så kom hon tillbaka till mig och fick diagnosen hornhinneerosion.
Hon avbröt bärandet av RGP-linserna och använde 5% hyperkloridlösning och läkningen gick tydligen snabbt. Hon var utan kontaktlinser i några veckor men epitelerosionen kom tillbaka efter en månad. Detta hände flera gånger. Hon försökte också vara utan linser i ca 2 månader men även då kom besväret tillbaka. Hon fick till slut bukt med lidandet då hon fick förskrivet SoftaCort (kortikosteroid i droppform) som hämmar inflammatoriska symtom. Efter det har det varit bra och hon använder sina Menicon MF RGP-linser hela dagen utan någon form av irritation.
En 55-årig kvinna säger att hon ”alltid” har plågats av torra ögon. På senare tid i båda ögonen, det hjälper lite med vanliga fuktande droppar.
Jag ger henne 5% hypertonisk saltlösning som används några gånger om dagen i perioder och hon får det mycket lättare i ögonen under flera år.
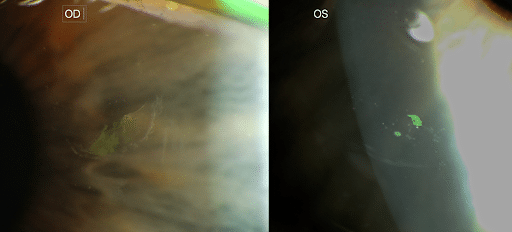
Symtom: En huggande, oftast ensidig främmandekroppkänsla vid uppvaknandet, fotofobi och ögonlocksryckningar.
Orsak: En underliggande dystrofi i epitelets understa membran (EBM – epithelial basement membrane) eller Bowmans membran efter ett förmodat okulärt trauma, stromadystrofi/stromadegeneration, eller tidigare ögonkirurgi såsom grå starr, refraktiv kirurgi, hornhinnetransplantation etc. Ett typiskt trauma kan vara en reva av en papperskant, nagel eller kvist. Andra orsaker kan också vara MGD (Meibomian Gland Dysfunction).
Diagnostisering: Inspektion med spaltlampa med fokus på vad som ska bedömas, är det viktigaste. OCT kan användas som stöd / förståelse.
Behandling: Riktigt god optometri måste vara att förstå sambandet mellan fynd och symtom och möjlig orsak.
Konservativt akut: Det kan vara fuktande droppar/gel för skydd (dag / natt), bandagekontaktlins, antibiotikaprofylax, 5% hyperkloridlösning, eventuellt cykloplegi och systemisk smärtstillande medel. I litteraturen beskrivs att bandagelins inte är förstahandsvalet. Min erfarenhet är att smärtan minskar avsevärt ganska omgående och läkning möjligen snabbare.
Avancerad behandling: Både systemisk och okulär medicinering men även kirurgi. Bland annat anterior stromal puncture och fototerapeutisk behandling.
Om att förskriva 5 % hyperklorid saltlösning: Det är få reaktioner på denna typ av droppar och alla är reversibla och övergående. Vanligast är lätt irritation, rodnad och obehag vid själva droppningen vid rekommenderad dosering. Fall av näsblod och subconjunktival blödning har rapporterats .
Recurrent corneal erosion: a comprehensive review. Miller et al, Clinical ophthalmology 2019 – Artikkelen er gratis .
Interventions for recurrent corneal erosion ( review). Cochran Library
When and how to treat EBMD. Review of Ophthalmology September 2019
Clinical presentation and causes of recurrent corneal erosion syndrome: Review of 100 patients. Diez-Feijòo et al. Cornea; June 2014
Drug induced Ocular side effects, Fraunfelder p 479
Läs gärna också artiklarna om Neurotrofisk keratopati och Visuell snö – ett synproblem som sällan upptäcks.
