
Uppemot 10 % av den vita delen av befolkningen har ett födelsemärke i ögat, ett nevus. De flesta nevi (plural) är lokaliserade i ögats bakre del, i choroidea. Problemet är att vissa av dessa nevi kan utveckla sig till en cancersvulst som kan fördärva synen, ett malignt melanom.
Nästan 50 % av dessa cancersvulster sprider sig till andra organ och kan då skörda liv. Spridning till lever och lungor är det vanligaste. I Norge får 30–40 personer årligen diagnosen choroidalt malignt melanom (MM). Det har dock inte noterats någon ökning de senaste 50 åren.
Optikern/optometristen bör därför ha kunskap om metoder för hur man undersöker, värderar, informerar och tar adekvata beslut.
Multimodal avbildning är ett fackuttryck för att flera olika metoder används för att få förståelse för en observation.
Ögonbottenavbildning med olika filter, olika belysning, Fundus Autofluorescens, OCT, OCT angio, ultraljud, Fluorescein angiografi, och så vidare är olika multimodala avbildningsmetoder. Norska optometrister har många instrument som kan användas till detta ändamål.
Eftersom så många har födelsemärken i ögonbotten bör de viktigaste parametrarna observeras och dokumenteras. Eftersom metoderna blir mer och mer avancerade, ökar kunskapen, därför presenteras senaste konsensus på området i denna artikel.
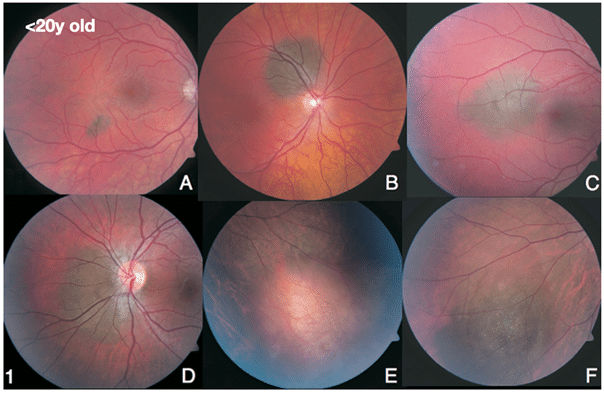
Man föds inte med choroidalt nevus och de observeras aldrig innan puberteten.
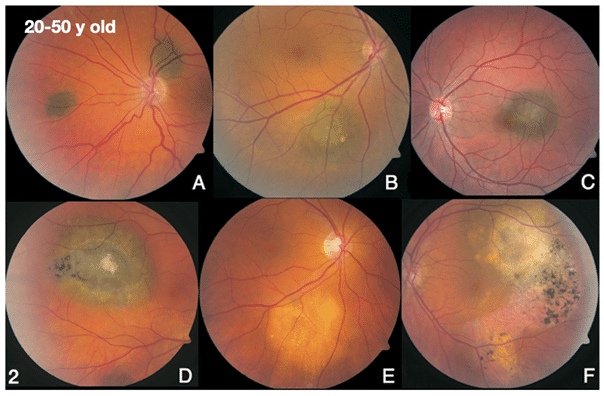
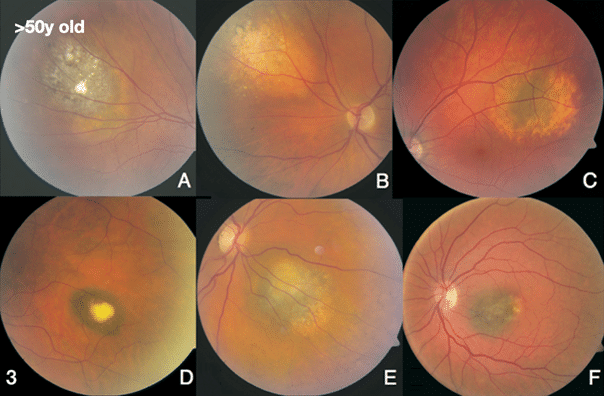
Av de som utvecklar nevi är 2 % under 20 år, 23 % 20-50 år och 75 % över 50 år.
Hos hela befolkningen antas att den största genomsnittliga bredden på ett choroidalt nevus är 1,2 mm.
Ändå är ett litet choroidalt nevus per definition under 10 mm på bredaste stället och < 2 mm tjockt.
Kännetecken på ett choroidalt nevus som remitterats till onkologisk ögonklinik för bedömning:
<= 20 år |
21–50 år |
>50 år |
|
| Största basaldiameter | 5,6 mm | 4,7 mm | 5,7 mm |
| Pigmentering | 89 % | 74 % | 77 % |
| Subretinal vätska | 11 % | 15 % | 9 % |
| Tumörtjocklek | 1,2 mm | 1,5 mm | 1,6 mm |
| cN-fördubbling | 2 % | 8 % | 10 % |
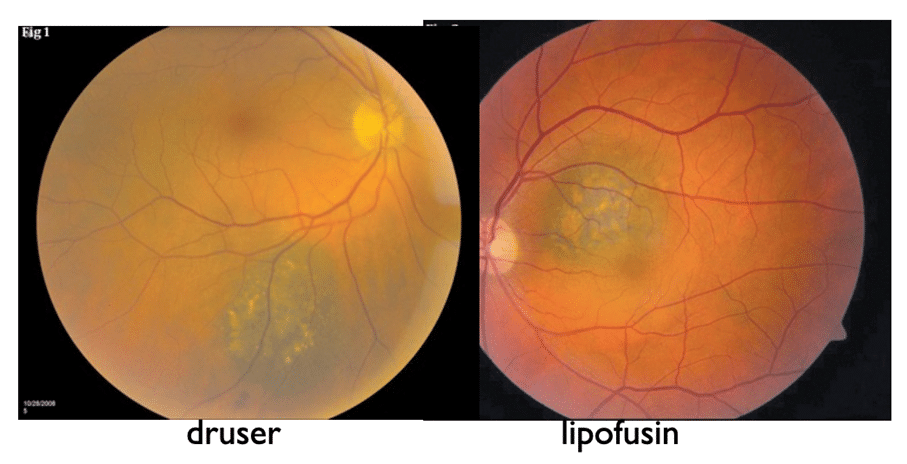
| Drusen | 11 % | 40 % | 58 % |
| Sammanhang mellan cN och hudmelanom / annan cancer | Inget |
Tabellen ovan visar genomsnittsinformation om ett normalt choroidalt nevus (cN) men som blev remitterat som misstänkt MM (malignt melanom).
För att upptäcka risken att födelsemärket du observerar kan utvecklas till ett malignt melanom är följande faktorer de viktigaste kända riskfaktorerna:
Varibler |
Testmetod |
Fynd |
Tjocklek |
OCT / Ultraljud |
> 2 mm |
Subretinal vätska |
OCT |
Närvarande |
Symptomatisk synreduktion |
Visustavla |
<= 0,4 |
Orange pigment (Lipofucin) |
T ex Optomap |
HyperAutoFlourecense |
Största diameter |
Fotodokumentation |
5 mm / 3,4 DD |
Akustisk respons |
Ultraljud |
Akustisk tomhet |
Har födelsemärket inget av dessa riskfaktorer är det endast 1 % risk att nevuset utvecklas till ett malignt melanom.
0,5 mm expansion eller förtjockning inom 1-2 år, tolkas som ett dåligt tecken.
1 mm expansion på 10 år utan andra riskfaktorer är vanligtvis bra.
Var dock medveten om att en tumör av denna art kan stanna i vila i många årtionden innan den plötsligt utvecklas till ett malignt melanom och inom några månader exploderar i tillväxt.
För en nevus med angivet antal riskfaktorer är risken för utveckling av melanom inom 5 år följande:
• 1 riskfaktor: 11%
• 2 riskfaktorer: 22%
• 3 riskfaktorer: 34%
• 4 riskfaktorer: >50%
När Dalvin et al tittar på alla kombinationer av riskfaktorer är orange pigment och reducerad visus <= 0,4 inkluderade i alla kombinationer.
Sett på 2 starka riskfaktorer; tumörtjocklek >2 mm och orange pigment, föreligger 68% risk för tillväxt.
Nevis egenskaper är likartade oavsett när de uppstår. Symptomatiska nevi är ofta mer bleka i pigmentering, sitter under foveola och uppvisar subfoveal vätska.
En till synes blek nevus kan presentera flera diagnostiska utmaningar.
Druser och pigmentavvikelser indikerar att nevus har varit där länge.
En nevi kan också orsaka symtom som fotopsier, floaters och synfältsdefekter.
För en nevus med angivet antal riskfaktorer är risken för utveckling av melanom inom 5 år följande:
• 1 riskfaktor: 11%
• 2 riskfaktorer: 22%
• 3 riskfaktorer: 34%
• 4 riskfaktorer: >50%
När Dalvin et al tittar på alla kombinationer av riskfaktorer, är apelsinpigment och reducerad visus <=0,4, inkluderat i alla kombinationer. Visus reduceras oftast på grund av subretinal vätska.
Noterar man 2 starka riskfaktorer – tumörtjocklek >2 mm och orange pigment, föreligger 68% risk för tillväxt.
Nevis egenskaper är likartade oavsett när de uppstår. Symptomatisk nevus är ofta mer blekt i pigmentering, sitter under foveola och med subfoveal vätska.
En till synes blek nevus kan presentera flera diagnostiska utmaningar.
Druser och pigmentavvikelser indikerar att nevus har funnits länge.
En nevus kan också orsaka symtom som fotopsier, floaters och synfältsdefekter.
Om tumören upptäcks medan den fortfarande är liten är prognosen mycket bättre än om den har vuxit till nästa nivå.
Ett melanom i choroidea förkommer sällan före 20 års ålder. Medelåldern för MM-diagnos är 55 – 65 år. Om du remitterar för MM-bedömning är det vanligt att prioritera inom 3 veckor.
Med undantag för ultraljud kan en modern optiker göra de andra rekommenderade undersökningarna för att undersöka ett nevus.
Om det har utvecklats till ett malignt melanom måste detta behandlas.
Den vanligaste behandlingen är strålbehandling med radioaktiv strålplatta. Protonstrålning, eller Transpupillary Thermotherapy (TTT), är andra möjligheter.
Enucleation är endast aktuellt vid mycket stora tumörer. Behandlingen har till uppgift att förstöra tumörens näringstillförsel. Det kommer då också att förstöra näringstillförseln till de sensoriska cellerna, som också dör i det aktuella området.
En 40-årig vit emetrop man utan hereditet i familjen.
De senaste åren har han fått ett viticulturalt (druvformat) utslag i ansiktet och på händerna. Han sökte upp en optiker då han under det senaste halvåret hade sett antydningar om en svag fotopsi i övre synfältet. Under de senaste 14 dagarna hade visus sjunkit något.
Visus var 1,2 OOA med normal pupillreflex. Främre segment ua, PVD OA.
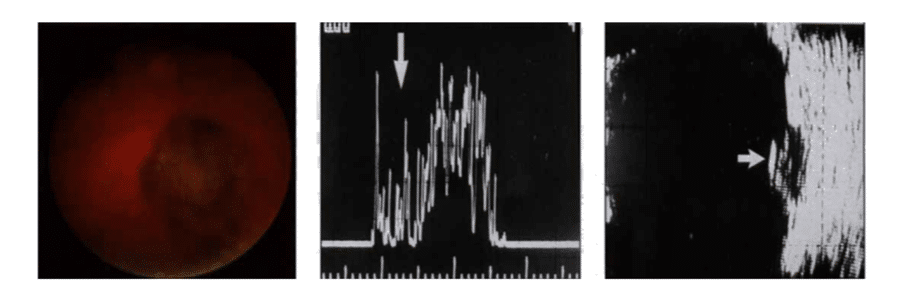
På OD hittades en inferiotemporalt en 6-7 DD stor pigmenterad choroidal massa. Ultraljud visade en 2,6 mm kupolformad choroidal lesion med lite akustisk reflektion. Subretinal vätska kunde noteras.
Argonlaserbehandling startades på grund av en liten MM, utan positivt resultat. Man bytte då till strålplatta, vilket gav ett bra svar.
Dessutom valde man att göra alternativ behandling med Iscadorinjektioner under några år.
På OD ble det funnet en 6-7 DD stor pigmentert choroidal masse inferior/ temporalt. Ultralyd viste en 2.6 mm dom-formet choroidallesjon med lite akustisk refleksjon. Subretinal væske var til stede.
Det ble startet Argonlaser behandling på grunn av et lite MM, uten positiv respons. Behandlingstypen ble skiftet til radioaktiv plate, som gav god respons.
Vitiligo är en autoimmun hudreaktion på till exempel ett malignt melanom. Kroppen försöker städa upp!
25 år efter behandlingen finns det ingen dokumenterad spridning.
1996
Vitiligohud reaktion är en autoimmun typ av reaktion på till exempel ett malignt melanom. Kroppen försöker städa upp!
25 år efter behandlingen finns det ingen dokumenterad spridning.
1996
2021
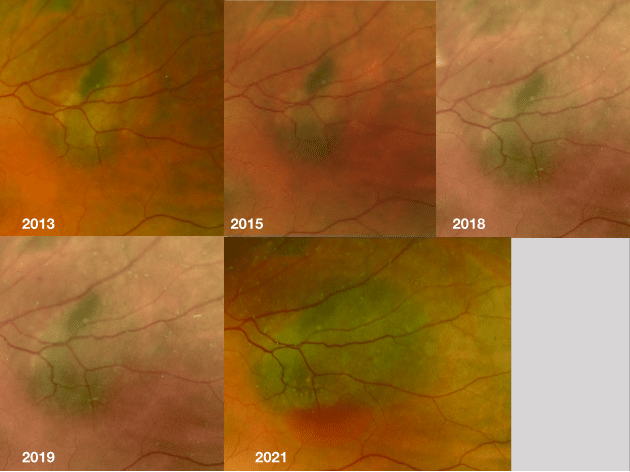
En 61-årig frisk man bokade en tid när han såg en floater. Det är två år sedan den senaste undersökningen. Han har sedan länge följts årligen eller vartannat år, delvis på grund av ett choroidalt nevus OS. En PVD upptäcktes på NPD. OS är helt symptomfritt.
På OS har hans nevus gått från att vara ca 3 DD till ca 6 DD. Det har dokumenterad tjocklek på >2 mm och subretinal vätska. Svagt orange pigment, några druser. Ultraljudeko var medium.
På grund av fördubblingen i tillväxt på 2 år skickades han direkt till Oslo universitetssjukhus, dit han kom in efter 2 veckor. Eftersom en så tydlig tillväxt på så kort tid dokumenterades, valde man att behandla direkt med ruteniumplatta.
Efter undersökningen skrev patienten ett e-postmeddelande:
– Jag har varit på Ullevål hela dagen och haft en ögonundersökning. Läkaren diagnostiserade också malignt melanom. Det var väldigt litet och han gav mig en god prognos. Jag kallas in för strålterapi inom 2-3 veckor.
Jag vill bara tacka dig för all din hjälp och diagnosen du ställde. Nu har jag blivit välinformerad och det var ingenting som jag inte var beredd på.”
En systemundersökning genomfördes och en anomali hittades på vänster binjure.
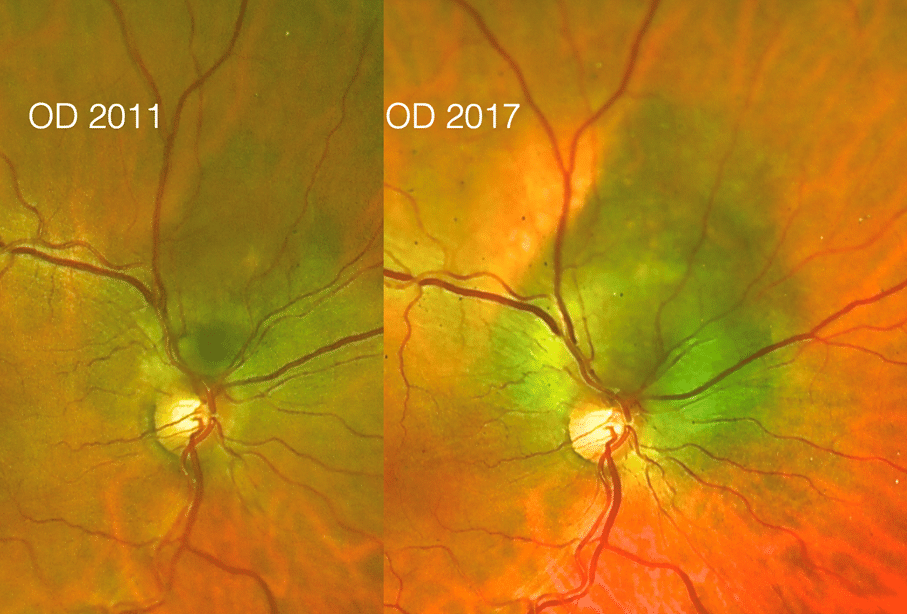
En 54-årig man kom in när hans syn OD blivit sämre och inte kunde fokusera med sina egna glasögon, vilket störde hans djupseende. Det hade gått några år sedan den senaste synundersökningen, men han var känd hos oss sedan flera tidigare undersökningar.
I hans journal beskrevs inga avvikelser på fundus (2011).
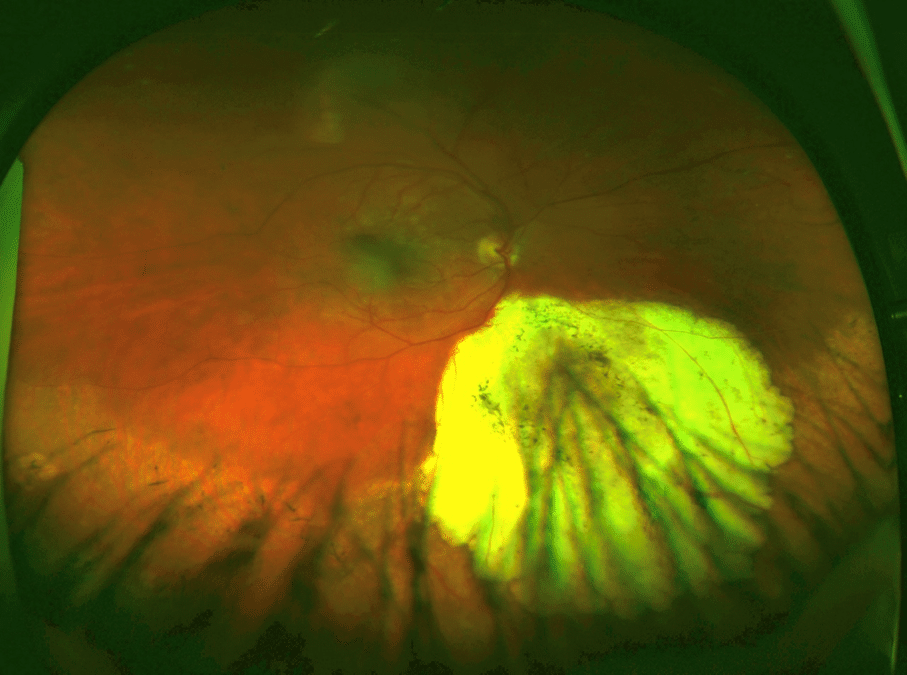
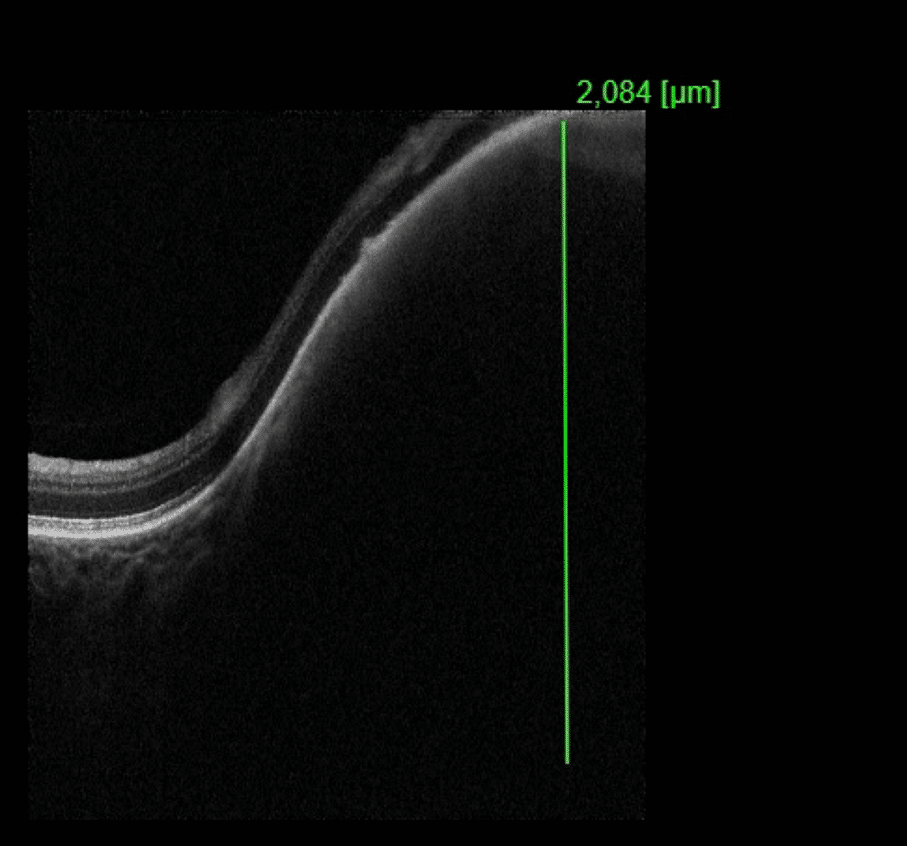
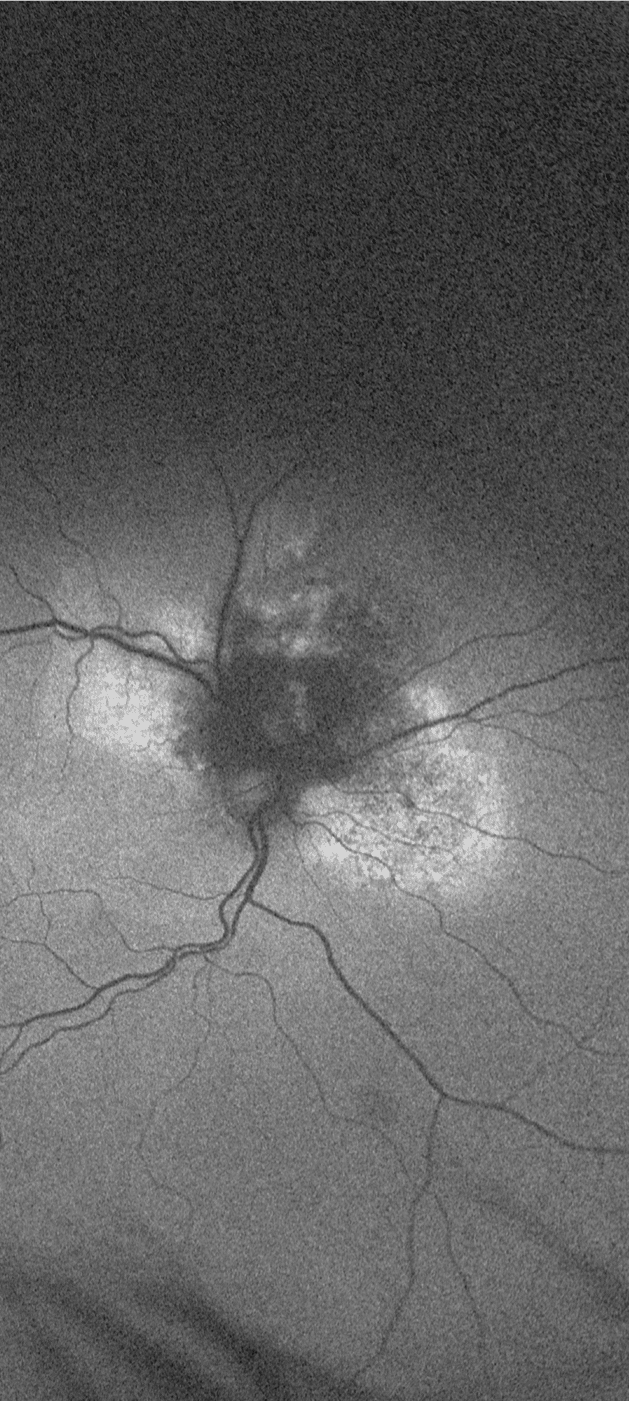
När han kom till oss 2017 fanns en massiv tumör superior runt optiska nervhuvudet. Dess största utbredning var ca 5 DD och den föreföll svullen. Det gjorde den även 2011. På autofluorescence angiogram syntes tydlig orangepigmentering, subretinal vätska med avlossnad makula och synnedsättning.
Han skickades till Schweiz för protonstråleterapi. Vi fick veta att detta skulle rädda hans liv, men inte hans syn.
2017 AutoFluorescence
OCT 2017
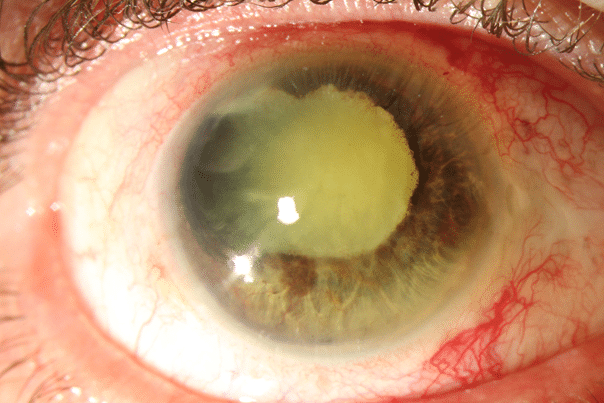
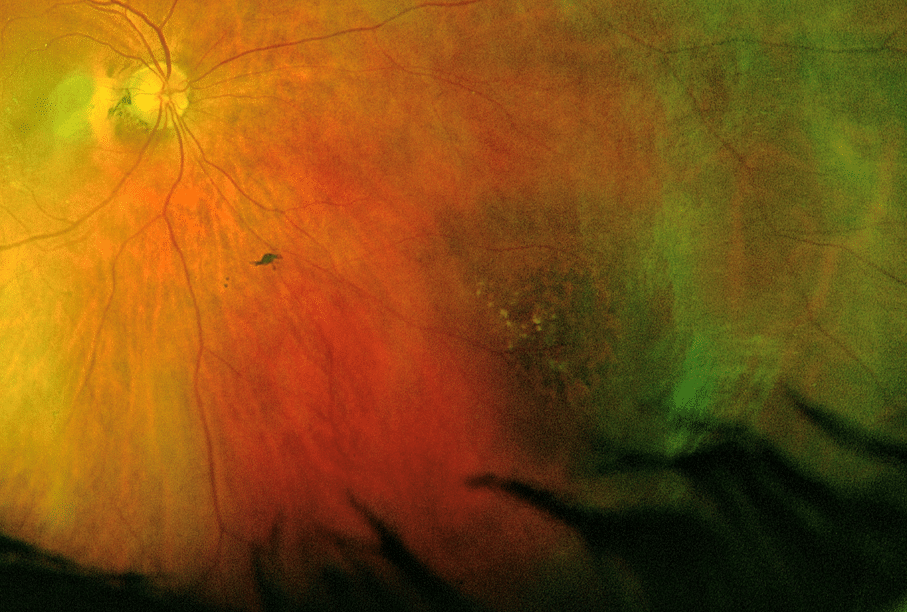
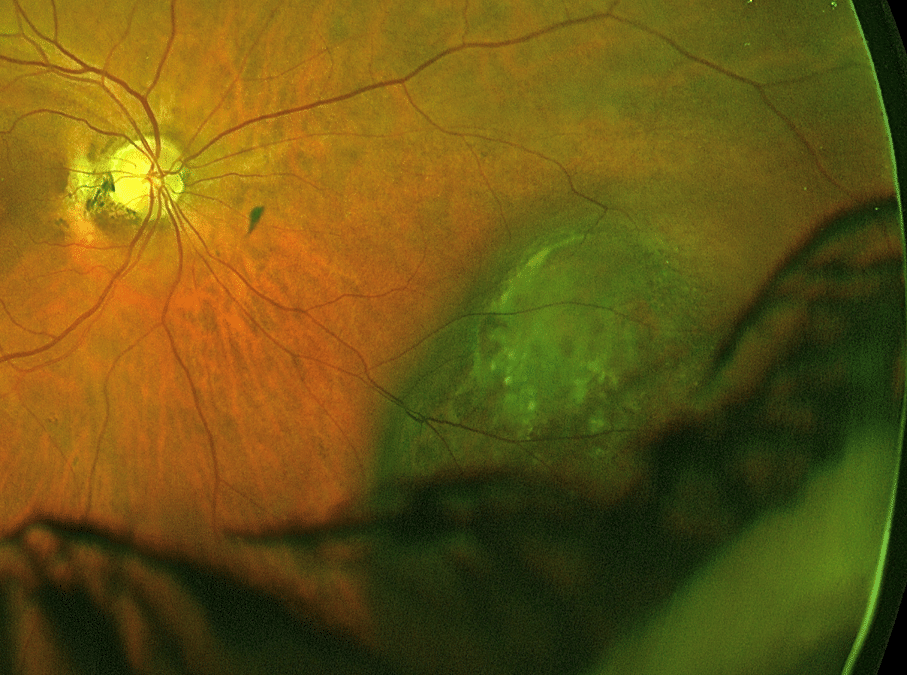
En då 67-årig hyperop kvinna som regelbundet övervakas för kontaktlinsslitage. En perifer nevus utvecklades under loppet av två år till en jätte MM. Hon hade inga symptom.
Hon remitterades och behandling med radioaktiv platta inleddes.
2012
2014
2016
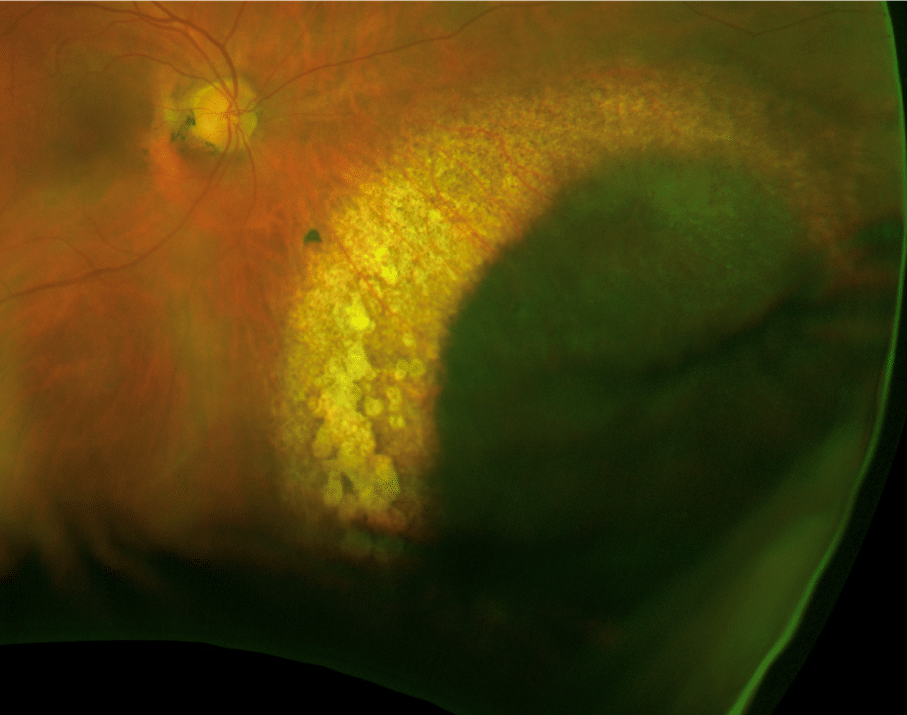
2020
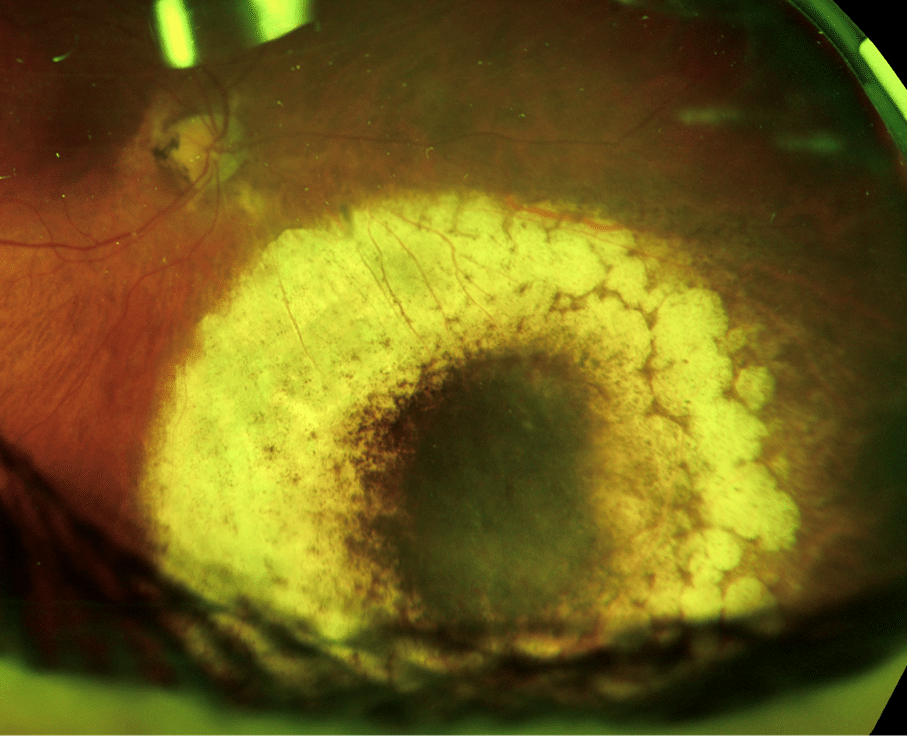
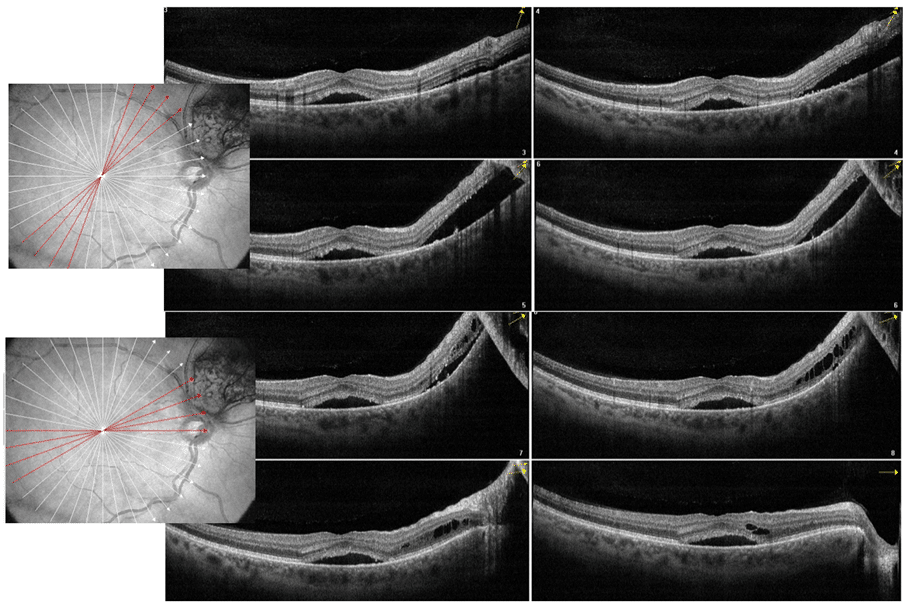
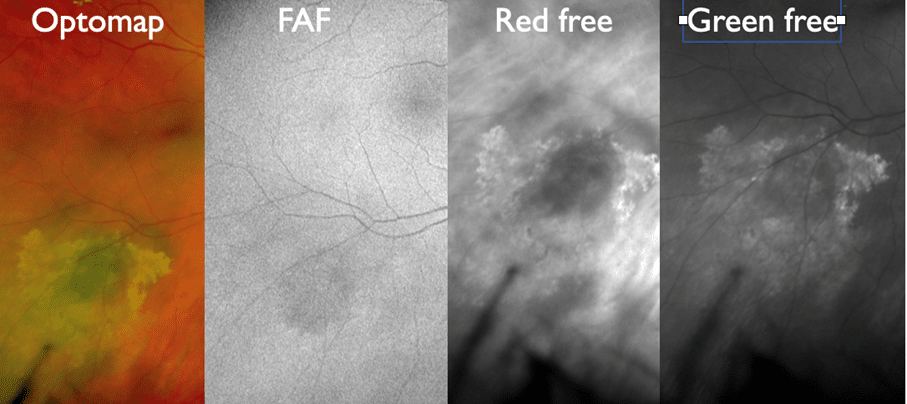
En 73-årig kvinna med en choroidal nevus med massor av druser runt, inget orange pigment. OCT-mätningar visade ca 2 mm, men kvaliteten var så dålig att vi vidareremitterade för ett ultraljud.
Är du intresserad av mer fackkunskap rekommenderas artikeln om diagnos av glaukom.
